

薬剤師が聴診器をもつ時代がくるらしい。それって、なんで?
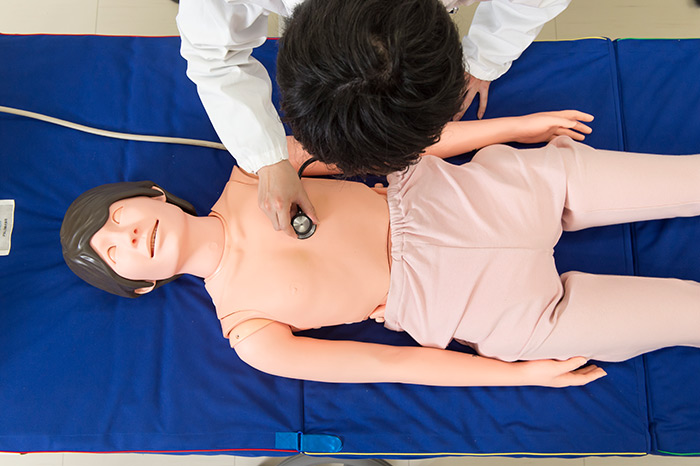
薬剤師の仕事といえば、「病院や薬局で、薬を調合すること」。そう思っている人は、きっとたくさんいるでしょう。もちろんそれは間違いではありません。でも、これからの薬剤師に必要なのは、それだけじゃないんです。薬剤師の卵たちが集まる、薬学部臨床薬理学研究室をのぞいてみましょう。
薬剤師のフィジカルアセスメントってどういうこと?
ここは薬学部の中にある実習室。何やら診察のようなことを行っている様子です。でも診察といえば、本来お医者さんの仕事では…?
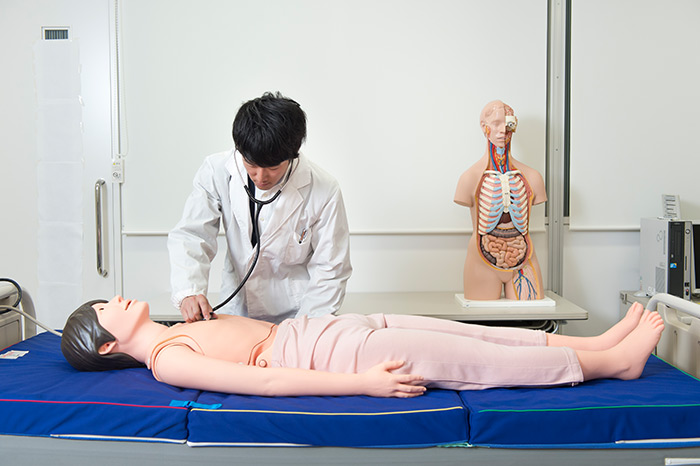 ▲フィジカルアセスメントを学ぶ薬学部薬学科6年生の武田潤さん。
▲フィジカルアセスメントを学ぶ薬学部薬学科6年生の武田潤さん。

- そう多くの人は思いますよね。でも、これからの薬剤師には、問診や視診、聴診や触診といった「フィジカルアセスメント」の力が求められるようになるんです。この教室は、そのフィジカルアセスメントを学ぶための実習室になります。
武田さんのフィジカルアセスメントを受けていたのは、なんとロボット。医療薬学用ロボットで名前を「フィジ子」と言います。フィジ子は内蔵のコンピュータのプログラムによって、人間が病気やケガをしたときと同じような生体反応を示すんだとか。

- ちょっとこの聴診器の音を聞いてみてください。
胸に当てた聴診器の音を聞くと、ヒューヒューと風のような音がします。

- それは喘息の患者さんの肺から聞こえる、特徴的な音です。今度は、肺炎の患者さんの状態になるよう、フィジ子の設定を変えてみますね。
再度、聴診器に耳をつけると、今度は水が沸騰したときのような、ボコボコという小さな音が。このように、本物の人間の体を診察したときのシミュレーションが、このロボットで体験できるようになっています。

- フィジ子にはこの他にも、血圧を測ったり、瞳孔の反射を見たり、脈拍や心音、腸の音を観察できる機能が備わっています。
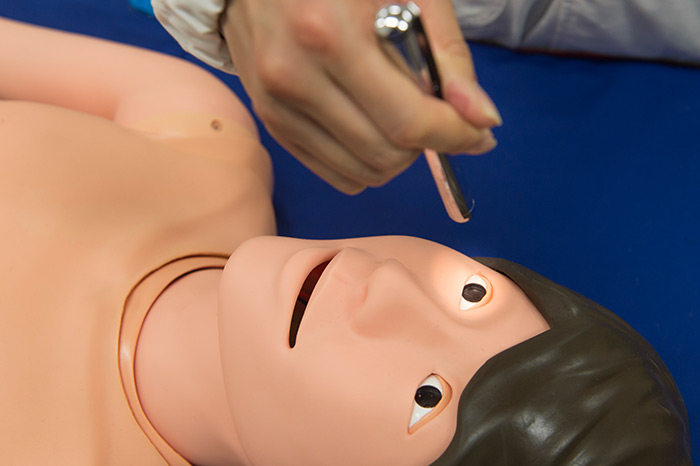 ▲瞳孔反射の確認。ロボットの瞳孔が光に反応する。
▲瞳孔反射の確認。ロボットの瞳孔が光に反応する。
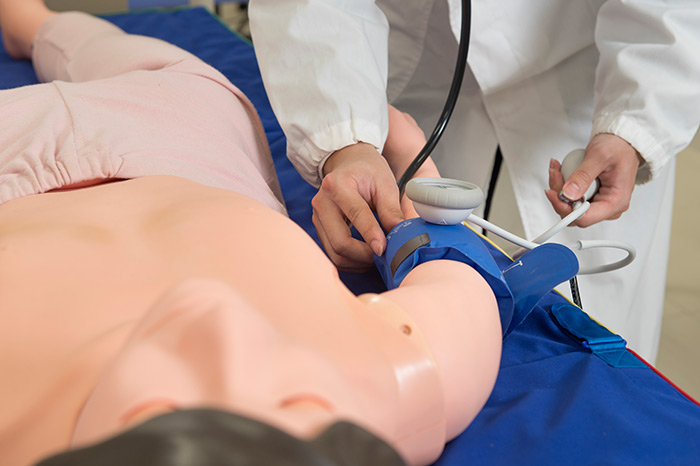 ▲血圧測定も人間同様。聴診器を当てるとトントンと脈の音が聞こえる。
▲血圧測定も人間同様。聴診器を当てるとトントンと脈の音が聞こえる。
高齢社会で変わる医療現場
しかしなぜ、薬剤師を目指す学生が、お医者さんのようにフィジカルアセスメントの訓練をする必要があるのでしょうか。その理由を、武田さんの指導教官で、薬学部学部長の服部先生は「日本の医療の変化」だといいます。
 ▲薬学部学部長の服部尚樹教授。
▲薬学部学部長の服部尚樹教授。

- 日本の医療は今まさに、大きく変わろうとしています。日本が、先進国の中でも最も早いスピードで、「超高齢社会」を迎えようとしているのはご存知ですね。すでに日本各地で「医師不足」が問題になっていますが、このまま高齢化と過疎化が進んでいけば、「自分一人で病院に行けない高齢者や患者さん」の数は、ますます増えるはずです。そこで今、地域の薬剤師に、患者さんのフィジカルアセスメント(触診や視診など、身体の健康状態を評価すること)を担うことが期待されているんです。
近年、どこの病院に行っても、何十分も待たされるのが当たり前の状況の中、薬局の健康相談窓口や在宅医療で薬剤師がフィジカルアセスメントをとれるようになれば、多くの人に喜ばれるでしょう。薬剤師の仕事といえば、薬局の奥の部屋で、粉薬を測って調剤したり、カプセルに入れたり……といったイメージが一般的なものでした。薬剤師がフィジカルアセスメントを担うようになると、その役割も大きく変わります。


- 薬の処方箋を出すなどの、医療行為ができるのは医師だけですので、薬剤師のフィジカルアセスメントには「医師と患者との間をつなげる役割」が期待されています。薬剤師が患者さんの健康状態を把握することで、処方した薬がきちんと効果を上げているか、適正な薬物治療が行われているかどうか、わかるようになります。薬物治療がうまくいっていない患者さんが、医師のところへ行くようになれば、今の病院の大混雑もかなり緩和されますよね。

- 医師の処方どおりに軟膏を練ったり、分包したりといった単純な作業は、これからAIやロボットにどんどん置き換わっていくはずです。しかし「患者さんに薬の説明をきちんと伝えて、疑問に何でも答えて、安心して治療に向かってもらうこと」のサポートは、機械にはできません。これからの薬剤師は、そうした人間にしかできない仕事が求められるようになっていくはずです。
カナダの薬剤師は調剤をしない?
さらに服部先生は、日本以外の国の薬剤師にも、同様の変化が起こっているといいます。

- カナダではすでに、薬剤師の仕事のメインは「患者さんに対する薬の説明」になっています。調剤するのはアシスタントの仕事で、薬剤師は一人の患者に対して、1時間以上かけて詳しく薬の効能や副作用についての説明をするのが、当たり前になっているんです。患者さんも詳しい説明を受けることで、自分で納得した上で治療を受けることができるようになります。とくに小児病院では、親に対する投薬の説明を、薬剤師が時間をかけて行っていますね。

- 日本でもこれから薬剤師が「フィジカルアセスメント」や「患者さんへの説明」に力を入れることで、「薬の飲み過ぎ」や「飲み合わせによる副作用」が減ることが期待されています。


- 高齢者の多くは、複数の病院にかけもちで通っています。するとAという病院で処方された薬と、別のB病院で処方された薬の飲み合わせが悪くて、副作用が出てしまったりすることがある。薬剤師が患者さんの「かかりつけ」となることで、そうした事態を防ぐことができます。

- 今は、患者さんに対する薬の処方記録が、病院ごとにバラバラに管理されています。僕は情報システムにも興味があるので、将来、そうした処方データを患者さん個人ごとに管理できるシステムを構築する仕事ができたらいいな、と考えています。
不要な薬を一生飲み続ける…!?ますます重要になる「薬剤の適正利用」
「患者さんに適正な薬を処方すること」が、これからの薬剤師にとって、ますます重要な仕事になる一方で、医療の現場でも「薬剤の適正利用」が問題になっています。

- 私はもともと、人の成長ホルモンの濃度を、高感度で検出する方法を研究していました。その研究を続ける中で、「本当は病気ではないのに、誤って病気と診断され、間違った投薬治療がされている人」が沢山いることに気づいたんです。
1990年頃に遡りますが、私が神戸の病院に勤務していたとき、プロラクチンという女性ホルモンが、異常に高い数値を示している女性の患者さんがいました。
プロラクチンは妊娠しているときに多く出る女性ホルモンで、生理を止めたり、乳汁を作る作用があります。この数値が高くなる「高プロラクチン血症」という病気になると、無月経になって妊娠できなくなったり、習慣性流産や頭痛、視野狭窄などの症状が出ます。

- ところがその女性は、通常の人に比べて100倍以上プロラクチンの数値が高いのに、生理もあり、お子さんもおられました。まったくの健康状態だったのです。
プロラクチンは妊娠以外に、脳の下垂体に腫瘍ができても血中濃度が高くなるため、この女性患者の脳も調べられましたが、腫瘍は見つからなかったそう。


- いろいろ調べた結果、特殊なホルモン自己抗体がプロラクチンにくっつくことで起こる、「マクロプロラクチン血症」という病気であることがわかりました。このマクロプロラクチン血症の患者さんは、プロラクチンの代謝が遅くなることで濃度が高くなるのですが、まったく症状がありません。つまり「放っておいて良い、治療の必要のない」患者さんなのです。
その後、服部先生の調べで、高プロラクチン血症と診断される患者のうち、15〜20%がこの症状のないマクロプロラクチン血症であることがわかりました。症状がないのであれば問題はない、と思いきや深刻な事態が……。

- マクロプロラクチン血症であることがわからずに、プロラクチンを下げる薬が処方されているケースが数多くありました。その薬は基本的に、一生飲む必要があります。患者さんは本来まったく飲む必要がない薬を、ずっと飲み続けているわけです。病院に定期的に行くのも大変な負担ですし、薬自体の副作用もあります。
現在でも多くの病院で、マクロプロラクチン血症の患者に対して不要な薬物治療が行われている、と服部先生はいいます。

- それだけではありません。プロラクチンの数値上昇は、脳腫瘍が原因でも起こるため、その疑いがある人が、実際には腫瘍がないのに、腫瘍の摘出手術を受けるという事態も起こっているんです。
そういった誤診が起こってしまう原因は、マクロプロラクチン血症という病気のことが十分に知られておらず、また、検査をできる施設も限られているため。最近では、同様のことが甲状腺刺激ホルモン(TSH)という別のホルモンでも起きている事がわかり、様々な国の病院から検査の依頼があるそう。
 ▲日本だけでなくインドなど国外の病院からも、マクロプロラクチン血症やマクロTSH血症が疑われる患者の検体が数多く届く。チューブ1本につき1人の検体が入っている。
▲日本だけでなくインドなど国外の病院からも、マクロプロラクチン血症やマクロTSH血症が疑われる患者の検体が数多く届く。チューブ1本につき1人の検体が入っている。

- 先生は、僕らの指導のかたわら、時間を見つけては送られてくる検体の実験に取り組まれています。朝、研究室に来ると、試験管の洗い物がたくさん残っていることも。

- つい先日も、「医師から高プロラクチン血症と診断されて、薬を飲み続けているのですが、先生の研究を知って、自分は違うのではないかと思いました」という女性から、メールをいただきました。マクロプロラクチン血症やマクロTSH血症を誤診されて、必要のない薬が処方される事態は起きています。そういった患者さんを少しでも減らしたい。ただただ、その想いで研究を続けています。
薬を通じて人の健康と向き合う
必要のない患者には、薬を投与しないと判断することも大切です。自ら先頭に立って研究に取り組む先生の姿を、武田さんはどのように見ているのでしょうか。
 ▲マクロプロラクチン血症の検体について熱心に講義を受ける武田さん。
▲マクロプロラクチン血症の検体について熱心に講義を受ける武田さん。

- 先生の元に届くたくさんのSOSには、患者さんひとりひとりの人生がかかっています。そこに寄り添い、一人でも多くの患者さんを救おうと日夜研究に取り組まれている先生の背中からは、薬剤師を目指すものとして学ぶことが多くありますし、薬剤師に課せられた責任を実感します。

- 薬については医師よりも、薬剤師のほうが知識もあり、プロフェッショナルでなくてはいけません。我々薬の専門家が、薬物の適正使用の知識を広めていくことで、多くの患者さんが救われます。先ほど紹介したフィジカルアセスメントも、そのために必要な技術の一つなんですね。ひとりひとりの患者さんと向き合い、薬を通じて多くの人の健康に貢献したい、そんな研究マインドを持つ学生に、ぜひ薬剤師という仕事を目指して欲しいですね。